Παθήσεις
ΣΠΟΝΔΥΛΙΚΗ ΣΤΗΛΗ
Τι είναι η κοκκυγοδυνία (Πόνος στον κόκκυγα;)
Επίσκεψη κατόπιν ραντεβού

Τι είναι η κοκκυγοδυνία (Πόνος στον κόκκυγα;)
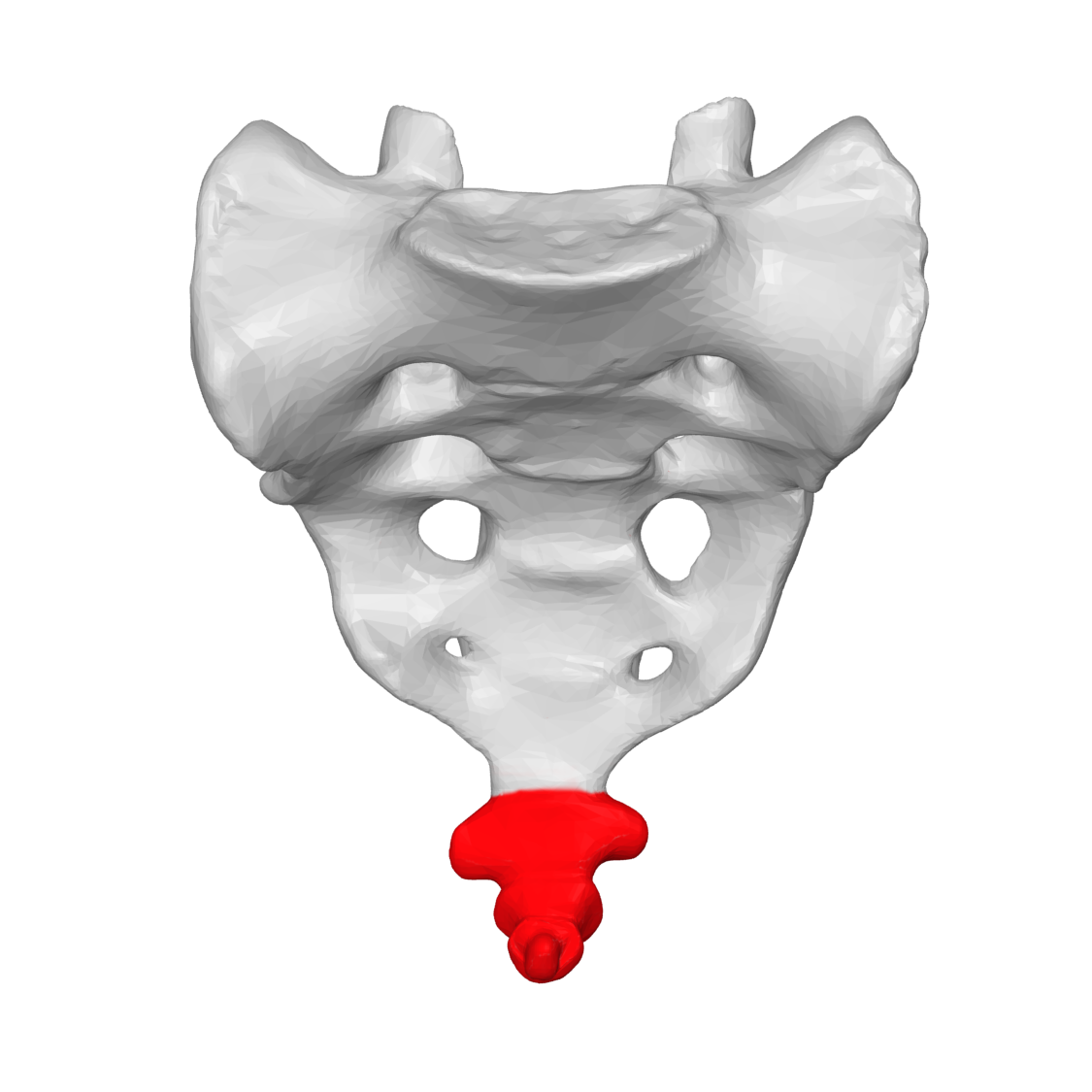 Η πάθηση είναι πιο συχνή λόγω ανατομικής κατασκευής στις γυναίκες και μάλιστα στις υπέρβαρες σε σχέση με τους άνδρες συνομήλικους τους και είναι πιο συχνή σε ενήλικες και σε σχέση με τα παιδιά. Είναι πιο συχνή επίσης σε αυτούς που κάθονται για μεγάλα χρονικά διαστήματα και μάλιστα σε σκληρό κάθισμα.
Η πάθηση είναι πιο συχνή λόγω ανατομικής κατασκευής στις γυναίκες και μάλιστα στις υπέρβαρες σε σχέση με τους άνδρες συνομήλικους τους και είναι πιο συχνή σε ενήλικες και σε σχέση με τα παιδιά. Είναι πιο συχνή επίσης σε αυτούς που κάθονται για μεγάλα χρονικά διαστήματα και μάλιστα σε σκληρό κάθισμα.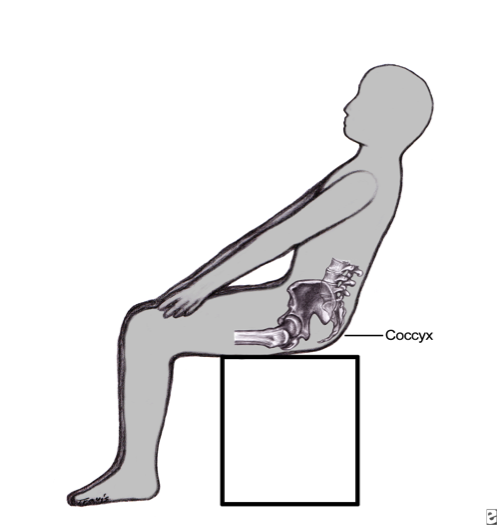
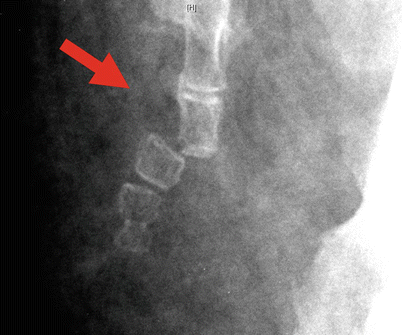
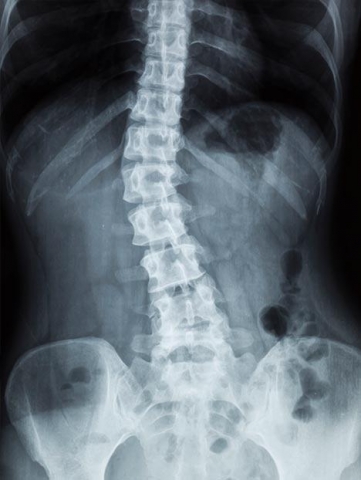 Τι είναι η Σκολίωση και πως Αντιμετωπίζεται;
Τι είναι η Σκολίωση και πως Αντιμετωπίζεται;
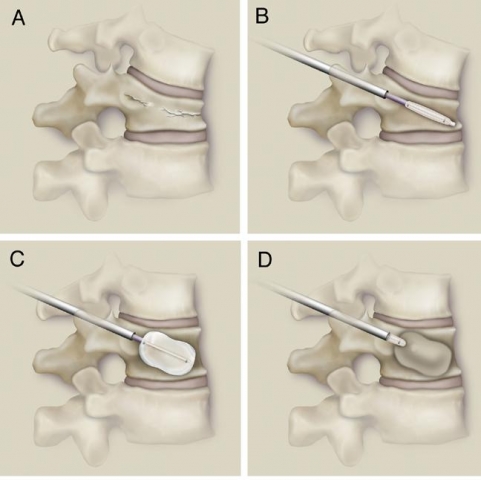
 Τι είναι η Σκολίωση και πως Αντιμετωπίζεται;
Τι είναι η Σκολίωση και πως Αντιμετωπίζεται;


Καραθεοδωρή 45 & Ξενοπούλου Ν. Ψυχικό - 11525 Αθήνα