Παθήσεις
ΠΟΔΟΚΝΗΜΙΚΗ-ΑΚΡΟΣ ΠΟΔΑΣ
- Τι είναι το Νεύρωμα Morton
- Τενοντίτιδα του Αχιλλείου Τένοντα
- Το Σύνδρομο του Ταρσιαίου Σωλήνα
- Σύνδρομα Υπέρχρησης της Ποδοκνημικής
- Πρωτοπαθείς Όγκοι Άκρου Πόδα
- Διάστρεμμα Ποδοκνημικής Άρθρωσης
 Τι είναι το Νεύρωμα Morton
Τι είναι το Νεύρωμα Morton
To νεύρωμα Morton χαρακτηρίζεται από την ανάπτυξη καλοήθους οζιδίου κυρίως στο τρίτο και λιγότερα συχνά στο δεύτερο πελματιαίο νεύρο Σε ποσοστό 80%-85% η πάθηση αφορά το τρίτο μεσοδακτύλιο διάστημα.
Είναι πιο συχνό σε γυναίκες ηλικίας 40-50 ετών ενώ ενοχοποιούνται τα στενά παπούτσια και τα ψηλά τακούνια. Το πιο κλασικό σύμπτωμα είναι ο καυστικός πόνος κατά τη βάδιση ή σε παρατεταμένη ορθοστασία που αναγκάζει πολλές φορές τον ασθενή να βγάζει τα υποδήματα του για να ανακουφιστεί. Το τελευταίο αποτελεί χαρακτηριστικό σύμπτωμα του νευρώματος Morton.
Η κλινική διάγνωση μπορεί να επιβεβαιωθεί από την Μαγνητική Τομογραφία ενώ και το υπερηχογράφημα των μαλακών μορίων μπορεί να βοηθήσει. Ο ακτινολογικός έλεγχος είναι χρήσιμος μόνο για τον αποκλεισμό άλλων αιτιών πόνου στον άκρο πόδα όπως κατάγματα και οστικές βλάβες.
Για να τεθεί ασφαλής διάγνωση της πάθησης πρέπει να αποκλειστούν άλλα αίτια πόνου στην περιοχή των μεταταρσίων όπως ρευματοειδής αρθρίτιδα, νευρολογικές παθήσεις όπως οσφυϊκή ριζίτιδα ή μεταταρσαλγία από την πίεση των κεφαλών του 3ου και 4ου μεταταρσίου.
Η συντηρητική θεραπεία περιλαμβάνει:
- μαλακά πέλματα κάτω από τις κεφαλές των μεταταρσίων
- παγοθεραπεία για 15 περίπου λεπτά μερικές φορές στη διάρκεια της μέρας
- αντιφλεγμονώδη φαρμακευτική αγωγή για λίγες μέρες
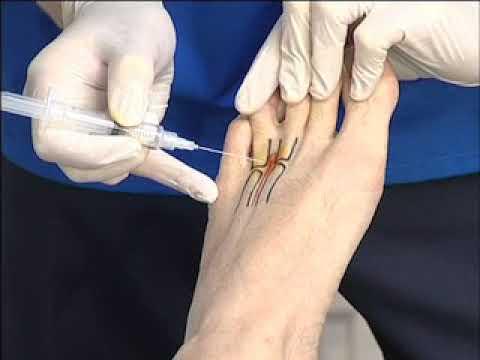
- τοπική ένεση με κορτιζόνη
Συχνά απαιτείται χειρουργική αντιμετώπιση η οποία μπορεί να γίνει με περιοχική αναισθησία, ελάχιστα επεμβατική χειρουργική τεχνική και πολύ καλά αποτελέσματα στις περισσότερες περιπτώσεις.
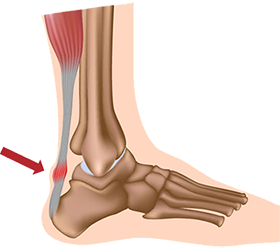 Τενοντίτιδα του Αχιλλείου Τένοντα
Τενοντίτιδα του Αχιλλείου Τένοντα
Η τενοντίτιδα του αχιλλείου είναι συχνή αιτία πόνου στην περιοχή της πτέρνας στους αθλητές και ιδιαίτερα στους ποδοσφαιριστές.
Ο αχίλλειος τένοντας συνδέει τους μυς της γάμπας με την πτέρνα. Είναι ο πιο παχύς τένοντας του σώματος, ο οποίος δέχεται μεγάλες φορτίσεις ιδιαίτερα σε αθλητικές δραστηριότητες όπως το τρέξιμο και τα άλματα.
Η παθολογία του τένοντα οφείλεται κυρίως στην εφαρμογή υπερβολικών φορτίων τα οποία δεν μπορεί να αντέξει και παρουσιάζει φλεγμονή στο έλυτρο του. Βέβαια οι βλάβη οφείλεται περισσότερο σε μια εκφυλιστική διαδικασία που ακολουθεί τους επαναλαμβανόμενους μικροτραυματισμούς.
Η περιοχή αυτή της εκφύλισης είναι πιο συχνά σε απόσταση 2-4 εκατοστά από την κατάφυση του τένοντα στην πτέρνα, όπου και η αιμάτωση είναι πιο πτωχή, αλλά τενοντοπάθεια του αχιλλείου ορισμένες φορές εμφανίζεται και στο σημείο κατάφυσης του στην πτέρνα.
Προδιαθεσικοί παράγοντες είναι η ιπποποδία, οι σφικτοί μύες της γαστροκνημίας, το αυξημένο βάρος και η έξω αστάθεια της ποδοκνημικής.
Η διάγνωση βασίζεται κυρίως στα κλινικά σημεία και συμπτώματα όπως η τοπική ευαισθησία και το οίδημα, η πάχυνση του τένοντα στην ψηλάφιση, η δυσχέρεια στο τρέξιμο ή και τη βάδιση. Το υπερηχογράφημα και η μαγνητική τομογραφία επιβεβαιώνουν τη διάγνωση.
Η θεραπεία είναι κυρίως συντηρητική και περιλαμβάνει την εφαρμογή πάγου, αντιφλεγμονώδη αγωγή για λίγες μέρες και φυσικά τον περιορισμό της δραστηριότητας. Οι διατάσεις και οι ασκήσεις των μυών της γαστροκνημίας συστήνονται επίσης. Οι κρουστικοί υπέρηχοι (Shockwave) αποτελούν συντηρητική θεραπεία με εξαιρετικά αποτελέσματα ενώ σύγχρονη αντιμετώπιση της πάθησης περιλαμβάνει τη θεραπεία με πλάσμα πλούσιο σε αιμοπετάλια με την οποία στις περισσότερες περιπτώσεις αποφεύγεται το χειρουργείο.
Τα υποδήματα με μαλακή πτέρνα και η εφαρμογή ενός ανυψωτικού πέλματος πτέρνας μπορούν επίσης να βοηθήσουν.
Σε περίπτωση που η συντηρητική αγωγή δεν έχει ικανοποιητικά αποτελέσματα συστήνεται η χειρουργική αντιμετώπιση της πάθησης, η οποία έχει πολύ καλά αποτελέσματα.
 Τι είναι το Σύνδρομο Ταρσιαίου Σωλήνα
Τι είναι το Σύνδρομο Ταρσιαίου Σωλήνα
Το σύνδρομο ταρσιαίου σωλήνα οφείλεται στην πίεση του κνημιαίου νεύρου ή και των κλάδων του καθώς αυτό περνάει μέσα από τον ταρσιαίο σωλήνα. Αυτός είναι ένας οστεοινώδης σωλήνας ο οποίος σχηματίζεται από το λακιδωτό σύνδεσμο που εκτείνεται από το έσω σφυρό έως στο έσω όγκωμα της πτέρνας και αποτελείται από δύο πέταλα, το επιπολής και το εν τω βάθει.
Εκτός από το κνημιαίο νεύρο το οποίο στο σημείο αυτό διαχωρίσεται στο έσω και το έξω πελματιαίο νεύρο, από τον ταρσιαίο σωλήνα διέρχονται επίσης και άλλα ανατομικά μόρια όπως η οπίσθια κνημιαία αρτηρία με τις συνοδές φλέβες της, καθώς επίσης και οι τένοντες του οπίσθιου κνημιαίου, του μακρού καμπτήρα του μεγάλου δακτύλου και του μακρού καμπτήρα των δακτύλων.
H εμφάνιση του συνδρόμου αυτού έχει αποδωθεί σε τραυματισμούς και κατάγματα της περιοχής, σε μετατραυματική ίνωση, επαναλαμβανόμενους μικροτραυματισμούς όπως σε δρομείς, σε χειρουργικές επεμβάσεις όπως αρθροδέσεις, σε παραμορφώσεις της περιοχής όπως η μεγάλη βλαισότητα της πτέρνας, ο υπερπρηνισμός ή ο μεγάλος υπτιασμός του οπίσθιου άκρου πόδα κ.ά. Επίσης ως αίτια του ταρσιαίου σωλήνα αναφέρονται η υπερτροφία του απαγωγού του μεγάλου δακτύλου, ενδοκρινολογικές διαταραχές, η διαβητική νευροπάθεια, η ρευματοειδής αρθρίτιδα και σπανιότερα, τα λιπώματα, τα γάγγλια ή τα νευρινώματα.
Η πάθηση μπορεί να είναι αμφοτερόπλευρη ιδιαίτερα σε περιπτώσεις ενδοκρινικών διαταραχών και νευροπάθειας. Χαρακτηρίζεται από πόνο στο πέλμα ο οποίος μπορεί να αρχίζει από την περιοχή πίσω και κάτω από το έσω σφυρό και να έχει αίσθημα βελονών ή καψίματος. Η παρουσία παραισθησιών στο πέλμα καθώς επίσης υπαισθησία στην περιοχή κατανομής του κνημιαίου νεύρου είναι συχνή ενώ ο πόνος μπορεί να είναι νυκτερινός. Χειροτερεύει με τη βάδιση , το τρέξιμο, ή την παρατεταμένη ορθοστασία και βελτιώνεται με την ανάπαυση, την ελαφρά μάλαξη και την ανύψωση του κάτω άκρου.
Για την επιβεβαίωση του συνδρόμου του ταρσιαίου σωλήνα χρήσιμο είναι το ηλεκτρομυογράφημα και η μέτρηση της αγωγιμότητας του κνημιαίου νεύρου.
Η θεραπεία είναι κατ’αρχήν συντηρητική με αντιφλεγμονώδη, τοπική ένεση με κορτικοειδές και τοπικό αναισθητικό, βελονισμούς, ορθωτικά πέλματα και κατάλληλα υποδήματα.
Σε περίπτωση αποτυχίας της συντηρητικής αγωγής γίνεται διάνοιξη του λακιδωτού συνδέσμου και χειρουργική απελευθέρωση του κνημιαίου νεύρου.
 Κακώσεις από Υπέρχρηση στην Ποδοκνημική και τον Άκρο Πόδα
Κακώσεις από Υπέρχρηση στην Ποδοκνημική και τον Άκρο Πόδα
Ενας μεγάλος αριθμός κακώσεων από υπέρχρηση στην περιοχή της ποδοκνημικής άρθρωσης και τον άκρο πόδα καταγράφεται σαν αποτέλεσμα επανελειμμένων μικροτραυματισμών κατά τη διάρκεια αθλητικών κυρίως δραστηριοτήτων. Ιδιαίτερα η αυξημένη δραστηριότητα σε αθλήματα αντοχής συνδιάζεται με προβλήματα τέτοιου είδους από την περιοχή. Ας σημειωθεί ότι κακώσεις στην ποδοκνημική και τον άκρο πόδα καταγράφονται σε ποσοστό 30 έως 50 % σε αθλητές δρόμου σαν αποτέλεσμα της συγκέντρωσης των φορτίων η οποία οδηγεί στην εγκατάσταση παθολογίας από υπέρχρηση.
Διάφορα ανατομικά στοιχεία εμπλέκονται σε αυτή την παθολογία όπως μύες και τενοντες, ορογόνοι θύλακες, απονευρώσεις, νεύρα, σύνδεσμοι και οστά. Επίσης μια σημαντική σειρά διαφορετικών παθολογιών συπεριλαμβάνεται στις κακώσεις από υπέρχρηση στην περιοχή, όπως η τενοντίτιδα του Αχιλλείου τένοντος, η τενοντίτιδα του προσθίου και του οπισθίου κνημιαίου μυός, οι δυσλειτουργίες των περονιαίων μυών (τενοντίτιδες, ρήξεις, εξάρθρημα), η ορογοναθυλακίτιδα του αχιλλείου τένοντος, η παραμόρφωση Haglund, η πελματιαία απονευρωσίτιδα, η αποφυσίτιδα της πτέρνας (νόσος του Sever), η οστεοχονδρίτιδα του σκαφοειδούς του ταρσού (νόσος Kohler), η οστεοχονδρίτιδα της κεφαλής του 2ου μεταταρσίου (νόσος του Freiberg) και τα σύνδρομα συμπίεσης των περιφερικών νεύρων.
Για την εμφάνιση των κακώσεων αυτών ενοχοποιείται η συμμετοχή διαφόρων εξωγενών και ενδογενών παραγόντων. Παράδειγμα ενδογενών παραγόντων αποτελούν ο υπερπρηνισμός του άκρου πόδα, η ραιβοιϊπποποδία και η ανισοσκελία ενώ εξωγενείς παράγοντες μπορούν να είναι τα ακατάλληλα υποδήματα, η έλλειψη προπόνησης και περιβαντολογικοί παράγοντες όπως το έδαφος στο οποίο εκτελείται η αθλητική δραστηριότητα και οι κλιματολογικές συνθήκες.
Η αντιμετώπιση των κακώσεων αυτών από υπέρχρηση στοχεύει κατ’αρχήν στην εξάλλειψη των αιτιών οι οποίες τα δημιουργούν με ιδιαίτερη έμφαση στην κατεύθυνση της πρόληψης και είναι κυρίως συντηρητική με την φυσικοθεραπεία να έχει τον σημαντικότερο ρόλο σε συνεργασία με άλλα μέσα όπως ορθωτικά κτλ. Η χειρουργική θεραπεία εφαρμόζεται επί αποτυχίας της συντηρητικής θεραπείας από εξειδικευμένους στις κακώσεις αυτές Ορθοπαιδικούς ενώ συνοδεύεται από το κατάλληλο φυσικοθεραπευτικό μετεγχειρητικό πρόγραμμα προσαρμοσμένο στις ιδιαίτερες απαιτήσεις κάθε ασθενούς.
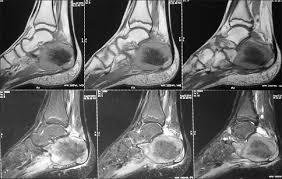 Πρωτοπαθείς Οστικοί Όγκοι στον Άκρο Πόδα
Πρωτοπαθείς Οστικοί Όγκοι στον Άκρο Πόδα
Οι πρωτοπαθείς οστικοί όγκοι του άκρου ποδός παρά την σπανιότητα τους συχνά αποτελούν αντικείμενο καθυστερημένης ή και λανθασμένης διάγνωσης. Αυτό έχει σαν συνέπεια την εφαρμογή καθυστερημένης ή μη ενδεδειγμένης θεραπείας.
Οι όγκοι αυτοί του άκρου ποδός αποτελούν ένα μικρό ποσοστό 1-2 % των συνολικών οστικών όγκων. Από αυτούς περί τα ¾ είναι καλοήθεις όγκοι με καλή πρόγνωση. Ο οπίσθιος άκρος πόδας αποτελεί το σημείο εντόπισης για το 60 %, ο πρόσθιος άκρος πόδας στο 30 % και ο ταρσός στο 10 % των περιπτώσεων.Στην πλειοψηφία αυτών ανευρίσκονται όγκοι όπως το οστεοειδές οστέωμα, η ανευρυσματική κύστη και το εγχόνδρωμα.
Το οστεοειδές οστέωμα ανευρίσκεται κυρίως στον αστράγαλο, τα δάκτυλα , την πτέρνα και ακολουθούν τα οστά του ταρσού και τα μετατάρσια.Είναι πιο συχνό σε άνδρες 10-30 ετών. Χαρακτηρίζεται από επίμονο νυκτερινό άλγος το οποίο υφίεται με τα συνήθη αντιφλεγμονώδη και την ασπιρίνη. Αν και έχει χαρακτηριστική ακτινολογική εικόνα πρέπει να διαφοροδιαγνωσθεί ορισμένες φορές από το κάταγμα εκ κοπώσεως, την αλγοδυστροφία και την περιοχική οστεοπόρωση.
Η ανευρυσματική κύστη εντοπίζεται κυρίως στην πτέρνα, τον αστράγαλο και τα μετατάρσια σε νεαρά άτομα κάτω των 20 ετών. Η ανακάλυψη της μπορεί να συνοδεύεται με ιστορικό τραυματισμού λίγους μήνες πριν ή με παθολογικό κάταγμα. Το πόδι μπορεί να είναι οιδηματώδες και εξέρυθρο.
Τα εγχονδρώματα μπορούν να είναι μονήρη ή πολλαπλά. Ανακαλύπτονται συνήθως τυχαία αφού είναι ανώδυνα. Η κακοήθης εξαλλαγή τους σε χονδροσάρκωμα είναι πολύ σπάνια και δεν χρειάζονται θεραπεία αν δεν προκαλούν επαναλαμβανόμενα καταγματα οπότε γίνεται απόξεση της βλάβης και τοποθέτηση μοσχευμάτων.
Οι κακοήθεις πρωτοπαθείς οστικοί όγκοι ανευρίσκονται κυρίως στον οπίσθιο άκρο πόδα και κυρίως στην πτέρνα και στην πλειοψηφία τους αφορούν το σάρκωμα Ewing, το χονδροσάρκωμα και το οστεοσάρκωμα.
Το οστεοσάρκωμα αποτελεί τον πιο κοινό κακοήθη όγκο των οστών μετά το πολλαπλούν μυέλωμα. Μόνο 1 % όμως των περιπτώσεων εντοπίζονταιι στον άκρο πόδα. Συνοδεύεται συνήθως από ισχυρό άλγος, επίμονο οίδημα ερυθρότητα του δέρματος και επίφλεβο. Αναπτύσσεται ταχέως και δίνει γρήγορα πνευμονικές μεταστάσεις.
Το χονδροσάρκωμα μπορεί να είναι κεντρικό ή περιφερικό ανάλογα με την περιοχή του οστού από την οποία εξορμά. Επειδή αναπτύσσεται αργά συχνά διαφεύγει της έγκαιρης διάγνωσης. Επειδή μεθίσταται αργά η χειρουργική αντιμετώπιση του ιδιαίτερα η έγκαιρη συνοδεύεται από καλή πρόγνωση.
Το σάρκωμα Ewing είναι συχνότερο στους άρρενες και αναπτύσσεται συνήθως στα παιδιά και τους νεαρούς ενήλικες. Είναι ο πιο συχνός κακοήθης όγκος του άκρου πόδα με πιο συχνή εντόπιση στον οπίσθιο πόδα και ιδιαίτερα την πτέρνα. Η νόσος μπορεί να εμφανίζεται με ποικιλία άτυπων τοπικών και συστηματικών εκδηλώσεων.
Η διαφορική διάγνωση του σαρκώματος Ewing περιλαμβάνει κυρίως το οστεοσάρκωμα, η οστεομυελίτιδα το ηωσινόφιλο κοκκίωμα, το νευροβλάστωμα και τους περιφερικούς νευροεξωδερμικούς όγκους.
Συμπερασματικά οι πρωτοπαθείς οστικοί όγκοι πρέπει πάντοτε να λαμβάνονται υπόψιν κατά τη διαφοροδιάγνωση των οστικών βλαβών που αφορούν τον άκρο πόδα ώστε να διαγιγνώσκονται έγκαιρα και να αποφασίζεται η πλέον κατάλληλη θεραπευτική προσέγγιση. Η ακριβής διάγνωση τους απαιτεί ενδελεχή κλινική εξέταση, σπινθηρογραφικό έλεγχο, έλεγχο με αξονική και μαγνητική τομογραφία. Για την τεκμηρίωση της διάγνωσης, η ιστολογική βιοψία της περιοχής της βλάβης είναι απαραίτητη. Ας σημειωθεί ότι τόσο η τεχνική όσο και το σημείο της βιοψίας είναι ιδιαίτερης σημασίας, αφού μπορούν να επηρεάσουν τη διάσωση του σκέλους όπως και την ίδια την επιβίωση του ασθενούς. Όταν τελικώς τεθεί η διάγνωση της νεοπλασίας ο ασθενής αντιμετωπίζεται από κατάλληλη ιατρική ομάδα σε ειδικό κέντρο.
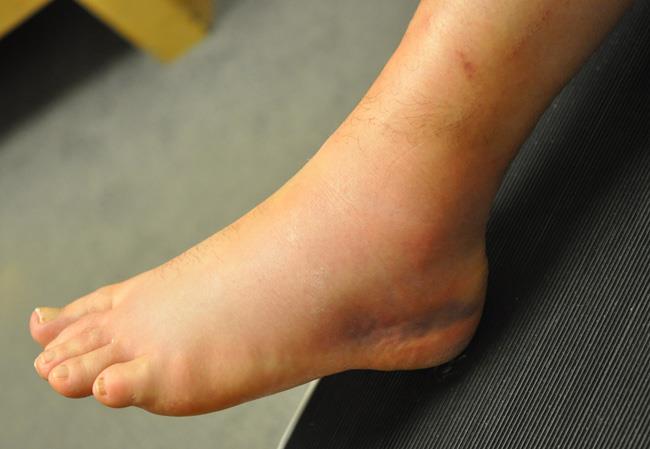
Τι είναι το διάστρεμμα (στραμπούληγμα ) της ποδοκνημικής;
Είναι ο τραυματισμός των συνδέσμων της άρθρωσης της ποδοκνημικής, των ανατομικών δηλαδή δομών της άρθρωσης που εξασφαλίζουν τη σταθερότητα της στις διάφορες δραστηριότητες όπως στη βάδιση, το τρέξιμο κτλ.
Σε αντίθεση με το κάταγμα (σπάσιμο) των οστών σε περίπτωση διαστρέμματος τραυματίζονται μόνο οι σύνδεσμοι. Αντίθετα τα οστά διατηρούν τη συνέχεια τους.
Ποιοι σύνδεσμοι τραυματίζονται στο διάστρεμμα της ποδοκνημικής άρθρωσης;
Κυρίως κατά 65 % τραυματίζεται ο πρόσθιος αστραγαλοπερονιαίος σύνδεσμος που βρίσκεται στην εξωτερική πλευρά του αστράγαλου. Λιγότερο συχνά σε ποσοστό 20 % τραυματίζεται και ο πτερνοπερονιαίος σύνδεσμος ενώ σε ακόμη μικρότερο ποσοστό τραυματίζονται άλλοι σύνδεσμοι όπως ο δελτοειδής που βρίσκεται στην έσω πλευρά.
Πώς χαρακτηρίζονται τα διαστρέμματα ανάλογα με τo βαθμό της κάκωσης των μαλακών που τραυματίζονται;
-
1ου βαθμού: Ελάχιστος πόνος και ήπιο οίδημα. Όχι αστάθεια της άρθρωσης
-
2ου βαθμού: Μέτριος πόνος και μεγαλύτερου βαθμού οίδημα. Μέτρια αστάθεια της ποδοκνημικής
-
3ου βαθμού: Ο πόνος είναι οξύς. Μεγάλου βαθμού οίδημα. Υπάρχει σημαντική προσθιοπίσθια και πιθανά πλάγια στάθεια της ποδοκνημικής. Αίσθημα ότι το πόδι δεν είναι σταθερό
Ποια είναι τα χαρακτηριστικά του διαστρέμματος του αστράγαλου;
-
Πόνος στην περιοχή της ποδοκνημικής (αστραγάλου)
-
Οίδημα (πρήξιμο)
-
Αιμάτωμα συνήθως όχι μεγάλο
-
Ευαισθησία του συνδέσμου ή των συνδέσμων που έχουν τραυματιστεί
-
Η βάδιση είναι επώδυνη ανάλογα με το βαθμό της κάκωσης αλλά μπορούν να γίνουν κάποια βήματα συνήθως σε αντίθεση με το κάταγμα που αυτός που κτύπησε δεν μπορεί να βαδίσει καθόλου χωρίς βοήθεια
-
Κλινικά αστάθεια της ποδοκνημικής άρθρωσης ανάλογα με το σύνδεσμο που έχει τραυματιστεί
Πότε χρειάζεται η κάκωση της ποδοκνημικής ακτινογραφίες;
Σε ποσοστό 15 % οι κακώσεις της ποδοκνημικής, ιδιαίτερα στην έξω πλευρά του αστράγαλου μπορεί να μην είναι απλά διαστρέμματα αλλά να υπάρχει κάποιο κάταγμα των οστών. Μία κάκωση στην περιοχή του αστράγαλου θα πρέπει να υποβληθεί οπωσδήποτε σε ακτινολογικό έλεγχο όταν υπάρχει κάτι από τα παρακάτω:
-
Τοπική ευαισθησία στο πίσω μισό τμήμα του κάτω άκρου της περόνης (έξω πλευρά αστράγαλου) και κνήμης (έσω πλευρά αστράγαλου)
-
Τοπική ευαισθησία στη βάση του 5ου μεταταρσίου (έξω πλευρά βασης ποδιού)
-
Αδυναμία να δωθεί βάρος στο τραυματισμένο πόδι και βάδισης αμέσως μετά τον τραυματισμό.
-
Η αδυναμία βάδισης παραμένει για διάστημα άνω των 10 ημερών μετά τον τραυματισμό.
ΑΝΤΙΜΕΤΩΠΙΣΗ
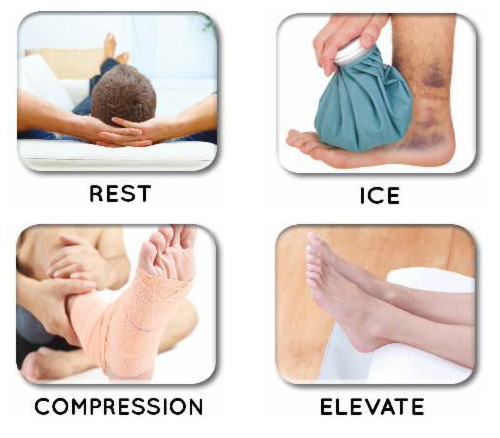
Ως γενική αρχή στις κακώσεις στην περιοχή του aστραγάλου εφαρμόζεται ο κανόνας του RICE δηλαδή:
-
Ανάπαυση. Πιθανόν να χρειαστούν βακτηρίες (πατερίτσες ή Π σε μεγαλύτερες ηλικίες) (Rest)
-
Τοποθέτηση Πάγου (παγοκύστη, παγάκια μέσα σε πετσέτα κτλ) για 15 λεπτά κάθε 2-3 ώρες τις πρώτες 48 ώρες μετά τον τραυματισμό (Ice)
-
Συμπίεση. Επίδεση - Ακινητοποίηση ανάλογα με το βαθμό της κάκωσης (Compression)
-
Ανάρροπη θέση του κάτω ακρου, δηλαδή το πόδι τοποθετείται σε επίπεδο πάνω από αυτό της καρδιάς. Το πόδι μπορεί να τοποθετηθεί σε μαξιλάρι όταν είμαστε ξαπλωμένοι ή σε σκαμνάκι όταν καθόμαστε (Elevation)
Ειδικότερα σε:
Διάστρεμμα 1ου βαθμού: Παγοθεραπεία. Ανάρροπη θέση. Ελαστική επίδεση κάτω άκρου. Φαρμακευτική αγωγή με απλά αναλγητικά ή αντιφλεγμονώδη για λίγες μέρες όταν υπάρχει μεγαλύτερος πόνος. Βάδιση με βακτηρίες και μερική φόρτιση.
Διάστρεμμα 2ου βαθμού: Παγοθεραπεία. Ανάρροπη θέση. Πιθανά να χρειαστεί ποδοκνημικός νάρθηκας ή μπότα σταθερής γωνίας σε μεγάλο οίδημα και εντονότερες ενοχλήσεις. Η βάδιση με βακτηρίες και χωρίς να φορτίζεται το σκέλος, δηλαδή να δίνεται βάρος στο πόδι μέχρι υποχώρησης των συμπτωμάτων οπότε αρχίζει η μερική φόρτιση. Με τη βελτίωση των συμπτωμάτων γίνεται έναρξη ασκήσεων ενδυνάμωσης των μυών της περιοχής της ποδοκνημνικής.
Διάστρεμμα 3ου βαθμού: Παγοθεραπεία. Ανάρροπη θέση. Ακινητοποίηση με ποδοκνημικό κηδεμόνα ή μπότα σταθερής γωνίας. Βάδιση με βακτηρίες χωρίς φόρτιση για μεγαλύτερο διάστημα μέχρι ικανοποιητικής υποχώρησης οιδήματος, αιματώματος και πόνου. Πιθανόν η κάκωση αυτή να χρειαστεί χειρουργική αποακατάσταση ιδιαιίτερα σε νεώτερα δραστήρια άτομακαι σε άτομα με αθλητική δραστηριότητα.