
Παθήσεις
ΑΝΩ ΑΚΡΟ
- Επικονδυλίτιδα του Αγκώνα
- Νευροπλάτια Υπερπλάτιου Νεύρου
- Νόσος Dupuytren
- Ορογονoθυλακίτιδα του Αγκώνα
- Σύνδρομο Θωρακικής Εξόδου
- Σύνδρομο Καρπιαίου Σωλήνα
- Το Σύνδρομο Διασταύρωσης
 Έξω Επικονδυλίτιδα του Αγκώνα – Tennis Elbow
Έξω Επικονδυλίτιδα του Αγκώνα – Tennis Elbow
Η έξω επικονδυλίτιδα του αγκώνα γνωστή και ως «tennis elbow» είναι η τενοντίτιδα των έξω μυών του αντιβραχίου στο σημείο της έκφυσης τους στην έξω επιφάνεια του αγκώνα και χαρακτηρίζεται από πόνο στην έξω πλευρά της άρθρωσης, ο οποίος γίνεται πιο ισχυρός με την έκταση (προς τα πάνω κίνηση) του καρπού.
Αν και η πάθηση πήρε το όνομα της από το άθλημα του tennis, στους ερασιτέχνες αθλητές του οποίου είναι συχνή, αθλητές που συμμετέχουν και σε άλλα σπορ στα οποία δεν χρησιμοποιείται ρακέτα όπως κολύμβηση, τοξοβολία ή σκοποβολή μπορεί να εμφανίζουν τέτοιου είδους ενοχλήσεις.
Η πάθηση είναι επίσης συχνό σύνδρομο υπέρχρησης σε όσους κάνουν χειρωνακτικές εργασίες και σηκώνουν βάρη. Έτσι η επικονδυλίτιδα του αγκώνα και μάλιστα η έξω επικονδυλίτιδα, όπως είναι ο ακριβής ανατομικός όρος, φτάνει στο ποσοστό του 1 με 3% στο γενικό πληθυσμό, πιο συχνά σε ηλικίες 30 με 50 ετών και σε ίση συχνότητα σε άνδρες και γυναίκες. Όσοι πάσχουν από την πάθηση αυτή εκτός από το προοδευτικά αυξανόμενο άλγος στην έξω πλευρά του αγκώνα, δυσκολεύονται να σφίξουν τη γροθιά τους και να χρησιμοποιήσουν το χέρι τους στο γράψιμο, σήκωμα βάρους κτλ. Ο πόνος αντανακλά στην έξω πλευρά του πήχη, προς την πλευρά του μεγάλου δακτύλου και υποχωρεί με την ανάπαυση. Ο αγκώνας είναι ευαίσθητος στην ψηλάφηση, αλλά δεν παρουσιάζει οίδημα ή αυξημένη θερμοκρασία και δεν υπάρχουν παθολογικά σημεία και συμπτώματα από τα νεύρα όπως μουδιάσματα.
Η διάγνωση γίνεται κυρίως με την κλινική εξέταση και σπάνια χρειάζονται άλλες εξετάσεις όπως υπερηχογράφημα μαλακών μορίων ή μαγνητική τομογραφία για την επιβεβαίωση της διάγνωσης.
Η θεραπεία είναι συνήθως συντηρητική με περιορισμό δραστηριότητας, τοποθέτηση πάγου, ιμάντα ακινητοποιήσεως του αγκώνα και φαρμακευτική αγωγή για λίγες μέρες.
Οι τοπικές ενέσεις κορτιζόνης έχουν ικανοποιητικά αποτελέσματα, αλλά κυρίως βραχυπόθεσμα.
Ο βελονισμός επίσης προσφέρει θετικά στην ανακούφιση των συμπτωμάτων των ασθενών με έξω επικονδυλίτιδα, στη βελτίωση της λειτουργικότητας και στην αύξηση της δύναμής τους.
Μία σύγχρονη συντηρητική μέθοδος η οποία εμφανίζεται να έχει πολύ καλά αποτελέσματα είναι η έγχυση στην περιοχή της βλάβης του εκφυλισμένου τένοντα πλάσματος πλούσιου σε αιμοπετάλια από τον ίδιο τον ασθενή (PRP).
Αποτελεσματικές είναι οι ασκήσεις ενδυνάμωσεις και οι διατάσεις των μυών του αγκώνα τις οποίες μπορεί να κάνει και μόνος ο ασθενής.
Σε εμμένουσες περιπτώσεις μετά από 6 με 12 μήνες όταν η συντηρητική αγωγή δεν αποδώσει τα αναμενόμενα αποτελέσματα σχετικά σπάνια απαιτείται χειρουργική αντιμετώπιση, όπως ο χειρουργικός καθαρισμός του εκφυλισμένου βραχύ κερκιδικού τένοντα του καρπού.
Απαραίτητες συμβουλές για την πρόληψη της πάθησης στους τενίστες:
-
Η λαβή της ρακέτας δεν πρέπει να είναι πολύ μικρή
-
Οι χορδές της ρακέτας να μην είναι πολύ σφικτές
-
Να αποφεύγονται οι βρεγμένες, βαριές μπάλες
-
Να υπάρχει ένα καλό επίπεδο προπόνησης

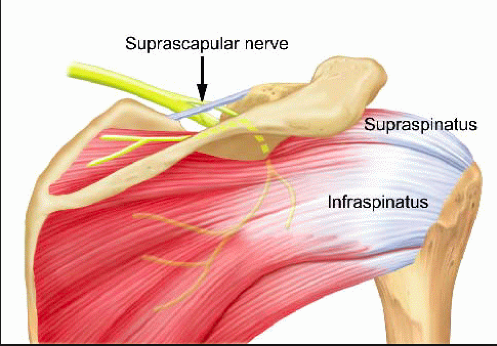 Νευροπάθεια του Υπερπλάτιου Νεύρου
Νευροπάθεια του Υπερπλάτιου Νεύρου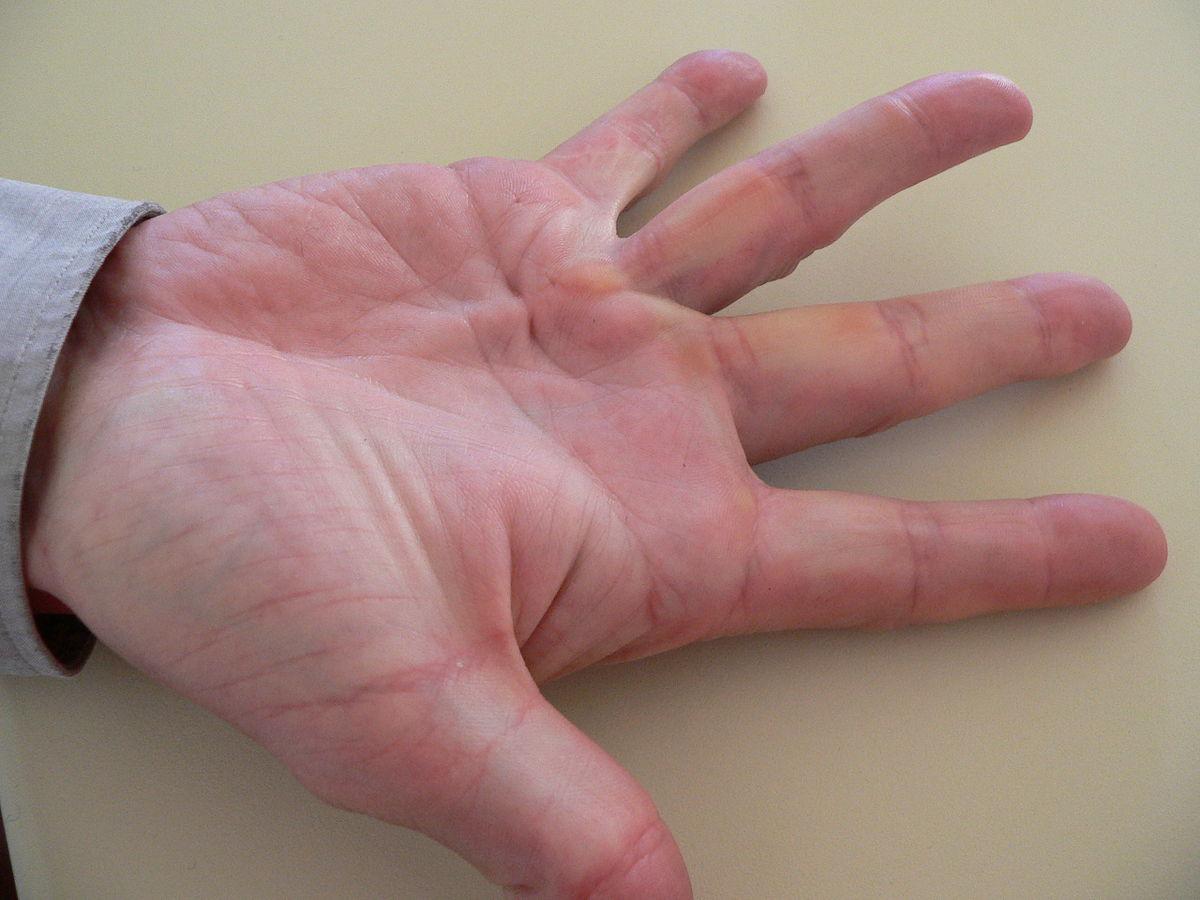 Τι είναι η Νόσος του Dupuytren και πως Αντιμετωπίζεται;
Τι είναι η Νόσος του Dupuytren και πως Αντιμετωπίζεται;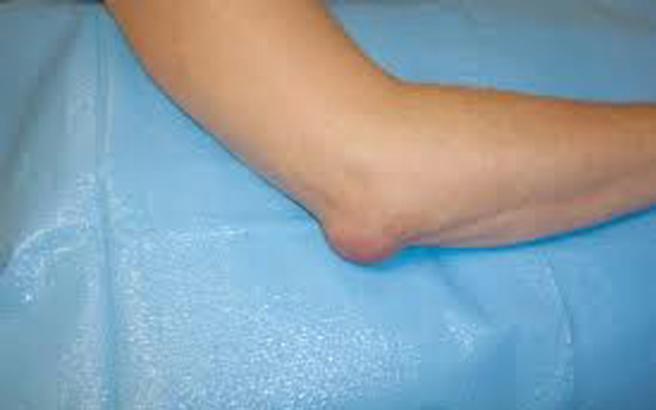 Ορογονοθυλακίτιδα του Αγκώνα
Ορογονοθυλακίτιδα του Αγκώνα Τι είναι το Σύνδρομο Θωρακικής Εξόδου
Τι είναι το Σύνδρομο Θωρακικής Εξόδου Το Σύνδρομο του Καρπιαίου Σωλήνα
Το Σύνδρομο του Καρπιαίου Σωλήνα Το σύνδρομο Διασταύρωσης
Το σύνδρομο Διασταύρωσης